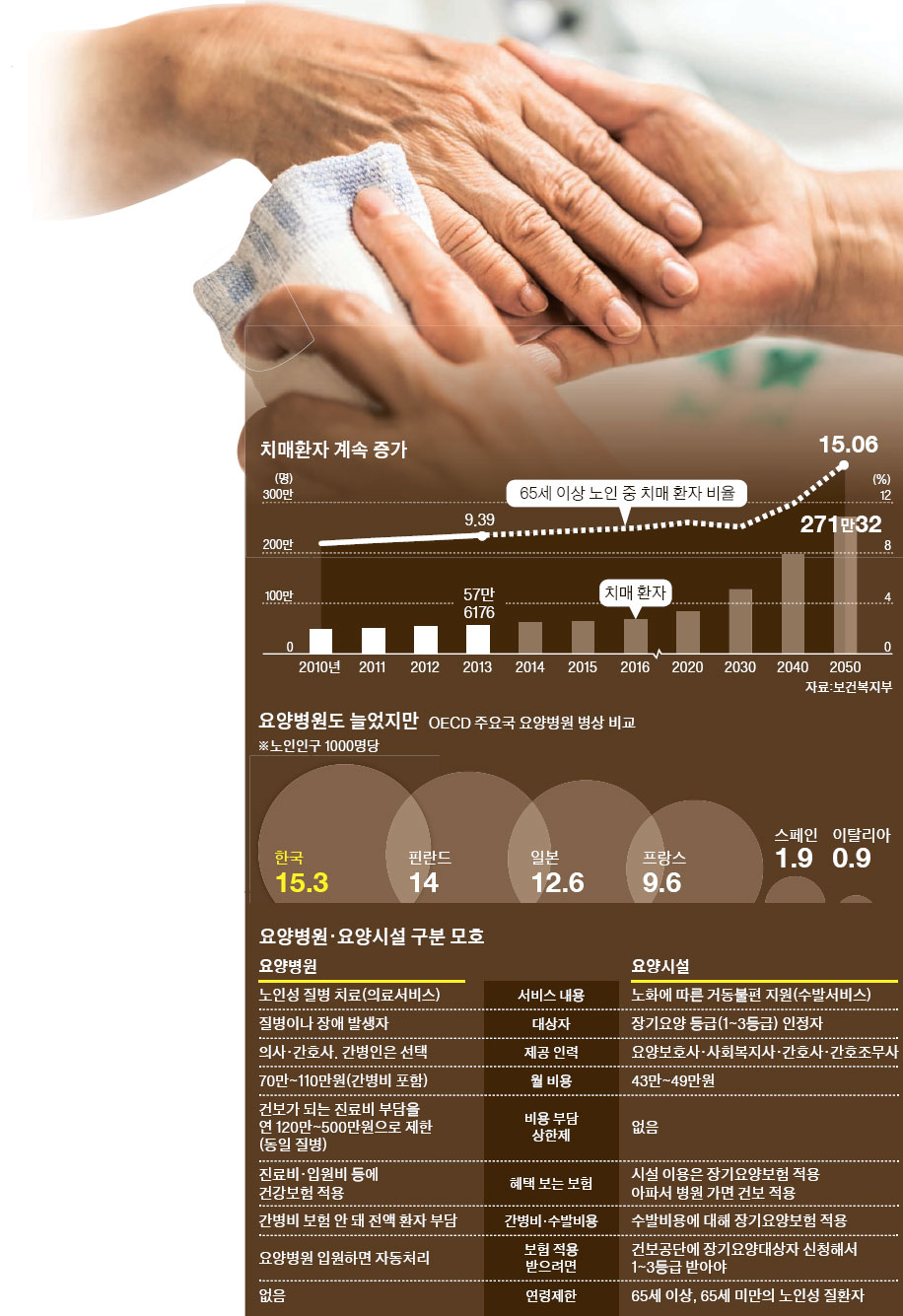
그런데 요양병원과 요양시설은 구분이 모호하고 역할 분담도 제대로 안 돼 있다. 서울대 권순만 보건대학원 교수의 조사(2013)에 따르면 요양병원과 요양시설의 환자 구성이나 중증도 등에서 큰 차이가 없다. 충남의 한 요양병원에 입원 중인 치매환자 박모(67)씨는 건강보험공단으로부터 장기요양보험 등급을 받았다. 요양시설에 갈 수도 있다. 박씨는 “요양시설에 가면 의사가 없어 불안해 요양병원에 왔다”고 말했다. 박씨는 8인실에 머물며 공동간병인을 쓴다. 여기에 매달 약 50만원이 들어간다. 만약 박씨가 요양시설에 있다면 이 비용을 지출하지 않아도 된다.
한국보건사회연구원이 2009~2012년 요양병원 환자를 분석했더니 32%(2013년 8만여 명)가 박씨처럼 장기요양등급을 받은 것으로 나타났다. 요양시설이 아니라 요양병원에 있다는 이유로 장기요양보험 적용을 받지 못한다.
요양병원에 6개월 이상 입원했으나 비용이 부담스러워 저렴한 요양시설을 찾아 지방으로 옮기는 경우가 많다. 파킨슨병을 앓고 있는 추모(75)씨는 2년 넘게 안산의 요양병원에 입원해 있다 최근 요양시설로 옮겨갔다. 이 병원 관계자는 “요양시설로 가면 의료서비스에 문제가 생길 수도 있다고 설명해도 가족들이 비용 부담을 내세워 환자를 옮긴다”며 “병원을 나서는 환자의 80%가 이런 경우”라고 전했다.
요양시설에 있어야 할 환자가 요양병원에 있다. 반대의 경우도 많다. 지난해 권순만 교수가 전국 요양병원·요양시설 노인 3000명에게 물었더니 요양병원 입원자 중 실제로 치료가 필요 없는 경우가 전체의 55.2%였다. 의료적 처치가 필요 없어 요양시설에 가야 할 환자가 병원에 있는 것이다. 반대로 기관지 삽관 케어 등 의료서비스가 필요한데도 요양시설에 있는 경우가 30.3%였다.
인제대 이기효 보건대학원 교수는 “요양병원끼리 또는 요양시설과 요양병원 간에 과당경쟁으로 인해 일부 요양병원이 환자의 부담금을 불법 면제해 요양시설에 가야 할 환자를 붙들어두는 ‘모럴 해저드(도덕적 해이)’가 발생하고 있다”고 지적했다. 서울대 권 교수는 “두 기관의 역할을 명확히 구분해야 한다”고 지적했다.
이기효 교수는 “장기요양 등급을 받은 노인도 의료 서비스가 필요하다”면서 “영국의 ‘너싱홈(Nursing Home)’처럼 간호사 중심의 준(準)병원급 의료서비스를 제공하는 대안으로 요양병원과 요양시설을 합친 ‘중간기관’을 만들자”고 제안했다. 서울시 북부병원 권용진 원장은 “병원은 주거시설이 아니라 중증이 아닌 경증질환 노인이 요양병원에서 장기간 입원해 있다가 생을 마감하는 일이 있어서는 안 된다. 요양시설이 이런 역할을 하도록 주거 기능을 강화하자”고 제안했다.
서울대병원 허대석 교수는 “일본이나 유럽처럼 재가(在家) 서비스 중심으로 노인 요양의 틀을 바꿔야 하는데, 그러려면 지자체가 나서야 한다”고 말했다. 일본은 매년 지자체별로 의료계획을 수립하도록 의무화돼 있다. 요양시설과 병원의 연계 방안, 재가서비스 계획 등 보건·의료·복지 연계 방안이 여기에 담긴다.

 페이스북
페이스북 유튜브
유튜브 카카오
카카오